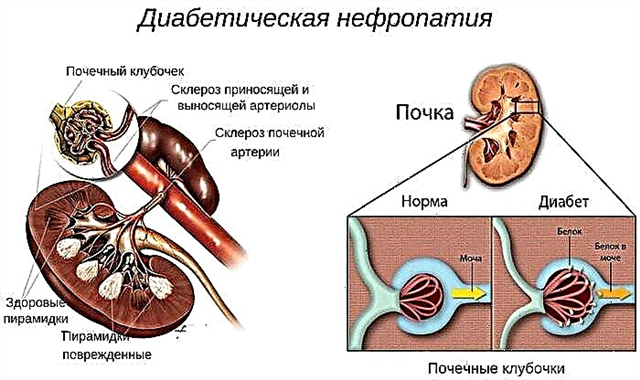
ডায়াবেটিস নেফ্রোপ্যাথি কিডনি ফাংশনে ডায়াবেটিসের নেতিবাচক প্রভাব থেকে প্রাপ্ত হয়। সংজ্ঞাটি রেনাল ব্যর্থতার একটি সাধারণ শ্রেণিবিন্যাসকে বোঝায় এবং এটি ডায়াবেটিসের অন্যতম প্রতিকূল জটিলতা, যা রোগীর জন্য আরও পূর্বনির্ধারণ নির্ধারণ করে।
ঘটনা প্রকৃতি
ওষুধের বিকাশে এই পর্যায়ে ডায়াবেটিক নেফ্রোপ্যাথির কারণ সম্পর্কে সঠিক কোনও তথ্য নেই are কিডনির সমস্যাগুলি রক্তের গ্লুকোজ মাত্রার সাথে সরাসরি সম্পর্কিত না হওয়া সত্ত্বেও, ডায়াবেটিস রোগীদের বেশিরভাগ অংশই কিডনি প্রতিস্থাপনের জন্য সারিবদ্ধভাবে রয়েছেন। কিছু ক্ষেত্রে ডায়াবেটিস এ জাতীয় অবস্থার বিকাশ করে না, তাই ডায়াবেটিক নেফ্রোপ্যাথি হওয়ার জন্য বেশ কয়েকটি তত্ত্ব রয়েছে।
রোগের বিকাশের বৈজ্ঞানিক তত্ত্বগুলি:
- জিনগত তত্ত্ব। ডায়াবেটিস মেলিটাসের বৈশিষ্ট্যযুক্ত হিমোডাইনামিক এবং বিপাকীয় ব্যাধিগুলির প্রভাবের অধীনে একটি নির্দিষ্ট জিনগত প্রবণতা রয়েছে এমন ব্যক্তিরা কিডনির প্যাথলজগুলি বিকাশ করে।
- বিপাকীয় তত্ত্ব। স্থায়ী বা দীর্ঘায়িতভাবে অতিরিক্ত রক্তে শর্করার (হাইপারগ্লাইসেমিয়া) কৈশিকগুলিতে জৈব-রাসায়নিক অস্থিরতা উত্সাহিত করে। এটি দেহে অপরিবর্তনীয় প্রক্রিয়াগুলির দিকে পরিচালিত করে, বিশেষত কিডনি টিস্যুকে ক্ষতিগ্রস্থ করে।
- হেমোডায়নামিক তত্ত্ব। ডায়াবেটিস মেলিটাসে, কিডনিতে রক্ত প্রবাহ হ্রাস পায়, যা অন্তঃসত্ত্বা উচ্চ রক্তচাপের গঠনের দিকে পরিচালিত করে। প্রাথমিক পর্যায়ে হাইপারফিল্ট্রেশন গঠিত হয় (প্রস্রাবের বৃদ্ধি বৃদ্ধি), তবে সংযোজক টিস্যু দ্বারা প্যাসেজগুলি অবরুদ্ধ করা হয়েছে বলে এই অবস্থার দ্রুত অকার্যকরতা দ্বারা প্রতিস্থাপন করা হয়।
 দীর্ঘস্থায়ী হাইপারগ্লাইসেমিয়া, অনিয়ন্ত্রিত medicationষধ, ধূমপান এবং অন্যান্য খারাপ অভ্যাস দ্বারা পাশাপাশি পুষ্টিজনিত ত্রুটি, ওজন বেশি এবং প্রদাহজনক প্রক্রিয়াগুলির ত্রুটিগুলি পার্শ্ববর্তী অঙ্গগুলিতে (উদাহরণস্বরূপ, জেনিটোউনারি সিস্টেমের সংক্রমণ) দ্বারা প্যাথলজির বিকাশ অনেকাংশে সহজতর হয়।
দীর্ঘস্থায়ী হাইপারগ্লাইসেমিয়া, অনিয়ন্ত্রিত medicationষধ, ধূমপান এবং অন্যান্য খারাপ অভ্যাস দ্বারা পাশাপাশি পুষ্টিজনিত ত্রুটি, ওজন বেশি এবং প্রদাহজনক প্রক্রিয়াগুলির ত্রুটিগুলি পার্শ্ববর্তী অঙ্গগুলিতে (উদাহরণস্বরূপ, জেনিটোউনারি সিস্টেমের সংক্রমণ) দ্বারা প্যাথলজির বিকাশ অনেকাংশে সহজতর হয়।
এটি আরও জানা যায় যে পুরুষদের তুলনায় নারীদের তুলনায় এই ধরণের প্যাথলজি হওয়ার সম্ভাবনা বেশি। এটি জিনিটুরিয়ারি সিস্টেমের শারীরবৃত্তীয় কাঠামোর পাশাপাশি রোগের চিকিত্সায় ডাক্তারের কাছে সুপারিশের কম বিবেকের প্রয়োগের দ্বারা এটি ব্যাখ্যা করা যেতে পারে।
মঞ্চ ডায়াবেটিক নেফ্রোপ্যাথি
রোগ ধীর অগ্রগতি দ্বারা চিহ্নিত করা হয়। বিরল ক্ষেত্রে, ডায়াবেটিস মেলিটাস নির্ণয়ের কয়েক মাস পরে প্যাথলজি অগ্রসর হয় এবং সাধারণত এই রোগের অতিরিক্ত জটিলতা এ ক্ষেত্রে অবদান রাখে। বেশিরভাগ ক্ষেত্রে, এটি কয়েক বছর সময় নেয়, এই সময়ে লক্ষণগুলি খুব ধীরে ধীরে বৃদ্ধি পায়, সাধারণত রোগীরা অবিলম্বে উপস্থিত হওয়া অস্বস্তিটি অবহেলা করতে পারে না। এই রোগটি কীভাবে বিকাশ করে ঠিক তা জানতে, আপনার অবশ্যই পর্যায়ক্রমিক রক্ত এবং মূত্র পরীক্ষা করা উচিত।
রোগের বিকাশের বিভিন্ন ধাপ রয়েছে:
- অ্যাসিপটোমেটিক স্টেজ, যার মধ্যে রোগের প্যাথলজিকাল লক্ষণগুলি সম্পূর্ণ অনুপস্থিত। একমাত্র সংজ্ঞা রেনাল পরিস্রাবণ বৃদ্ধি is এই পর্যায়ে, মাইক্রোঅ্যালবামিনুরিয়ার স্তরটি 30 মিলিগ্রাম / দিনের বেশি হয় না।
- প্যাথলজি প্রাথমিক পর্যায়ে। এই সময়কালে, মাইক্রোব্ল্যামিনুরিয়া পূর্ববর্তী স্তরে থাকে (30 মিলিগ্রাম / দিনের বেশি নয়), তবে অঙ্গগুলির গঠনে অপরিবর্তনীয় পরিবর্তনগুলি উপস্থিত হয়। বিশেষত, কৈশিকগুলির দেওয়ালগুলি ঘন হয় এবং কিডনির সংযোগকারী নালীগুলি, যা অঙ্গকে রক্ত সরবরাহের জন্য দায়ী, প্রসারিত হয়।
- মঞ্চের মাইক্রোয়্যালবামিনুরিয়া বা প্রিনেফ্রোটিক প্রায় পাঁচ বছরের মধ্যে বিকাশ লাভ করে। এই সময়ে, রোগী কোনও লক্ষণ নিয়ে চিন্তিত নয়, ব্যায়ামের পরে রক্তচাপের সামান্য বৃদ্ধি ব্যতীত। রোগ নির্ধারণের একমাত্র উপায় হ'ল মূত্র পরীক্ষা করা, যা সকালের প্রস্রাবের এক অংশে 20 থেকে 200 মিলিগ্রাম / মিলি পর্যন্ত অ্যালবামিনুরিয়ায় বৃদ্ধি দেখায়।
- নেফ্রোটিক স্টেজও ধীরে ধীরে বিকাশ লাভ করে। প্রোটিনুরিয়া (প্রস্রাবে প্রোটিন) নিয়মিত পর্যবেক্ষণ করা হয়, রক্তের টুকরোগুলি পর্যায়ক্রমে উপস্থিত হয়। উচ্চ রক্তচাপ ফোলা ও রক্তাল্পতা সহ নিয়মিত হয়ে ওঠে। এই সময়ের মধ্যে মূত্র গুনতে ইএসআর, কোলেস্টেরল, আলফা -২ এবং বিটা-গ্লোবুলিনস, বিটা লিপোপ্রোটিনের বৃদ্ধি রেকর্ড করে। পর্যায়ক্রমে রোগীর ইউরিয়া এবং ক্রিয়েটিনিনের মাত্রা বৃদ্ধি পায়।
- টার্মিনাল পর্যায়ে দীর্ঘস্থায়ী রেনাল ব্যর্থতার বিকাশ দ্বারা চিহ্নিত করা হয়। কিডনির পরিস্রাবণ এবং ঘনত্বের ক্রিয়াকলাপটি উল্লেখযোগ্যভাবে হ্রাস পেয়েছে, যার ফলে অঙ্গে রোগগত পরিবর্তন ঘটে। প্রস্রাবে প্রোটিন, রক্ত এবং এমনকি সিলিন্ডারগুলি সনাক্ত করা হয়, যা স্পষ্টভাবে মলমূত্র সিস্টেমের অকার্যকরতা নির্দেশ করে।
সাধারণত, রোগের টার্মিনাল পর্যায়ে অগ্রগতি হতে পাঁচ থেকে বিশ বছর সময় লাগে। কিডনি রক্ষণাবেক্ষণের জন্য যদি সময়মতো ব্যবস্থা নেওয়া হয়, তবে জটিল পরিস্থিতি এড়ানো যায়। রোগ নির্ণয় এবং চিকিত্সা খুব কঠিন অসম্প্রদায়িক সূত্রপাত, কারণ ডায়াবেটিক নেফ্রোপ্যাথি প্রাথমিক পর্যায়ে বেশিরভাগ দুর্ঘটনার দ্বারা নির্ধারিত হয়। যে কারণে ডায়াবেটিস নির্ধারণের সাথে, মূত্রের গুনাগুলি পর্যবেক্ষণ করা এবং নিয়মিত প্রয়োজনীয় পরীক্ষা করা প্রয়োজন।
ডায়াবেটিক নেফ্রোপ্যাথির জন্য ঝুঁকির কারণগুলি
অভ্যন্তরীণ ব্যবস্থাগুলির ক্ষেত্রে রোগের প্রকাশের মূল কারণগুলি অবশ্যই অনুসন্ধান করা উচিত তা সত্ত্বেও, অন্যান্য কারণগুলি এ জাতীয় রোগবিজ্ঞানের বিকাশের ঝুঁকি বাড়িয়ে তুলতে পারে। ডায়াবেটিস রোগীদের পরিচালনা করার সময়, অনেক ডাক্তার ব্যর্থতা ছাড়াই পরামর্শ দেন যে তারা জেনিটোরিওনারি সিস্টেমের অবস্থা পর্যবেক্ষণ করুন এবং নিয়মিত সংকীর্ণ বিশেষজ্ঞদের (নেফ্রোলজিস্ট, ইউরোলজিস্ট এবং অন্যান্য) সাথে পরীক্ষা পরিচালনা করেন।
রোগের বিকাশে অবদান রাখার কারণগুলি:
- নিয়মিত এবং অনিয়ন্ত্রিত উচ্চ রক্তে শর্করা;
- অ্যানিমিয়া যা অতিরিক্ত সমস্যাও দেখা দেয় না (প্রাপ্ত বয়স্ক রোগীদের মধ্যে হিমোগ্লোবিনের স্তর ১৩০ এর নিচে);
- উচ্চ রক্তচাপ, হাইপারটেনসিভ খিঁচুনি;
- রক্তে কোলেস্টেরল এবং ট্রাইগ্লিসারাইড বৃদ্ধি;
- ধূমপান এবং অ্যালকোহলের অপব্যবহার (মাদকদ্রব্য)।
রোগের লক্ষণগুলি
প্রাথমিক পর্যায়ে একটি অসুস্থতার সংজ্ঞাটি নিরাপদে চিকিত্সা পরিচালিত করতে সহায়তা করবে, তবে সমস্যাটি রোগের অসম্প্রদায়িক সূত্রপাত। উপরন্তু, কিছু সূচক অন্যান্য স্বাস্থ্য সমস্যাগুলিও নির্দেশ করতে পারে। বিশেষত, ডায়াবেটিক নেফ্রোপ্যাথির লক্ষণগুলি দীর্ঘস্থায়ী পাইলোনেফ্রাইটিস, গ্লোমারুলোনফ্রাইটিস বা কিডনি যক্ষ্মার মতো রোগগুলির সাথে খুব মিল। এই সমস্ত রোগগুলি রেনাল প্যাথলজ হিসাবে শ্রেণীবদ্ধ করা যেতে পারে, সুতরাং, সঠিক রোগ নির্ণয়ের জন্য একটি বিস্তৃত পরীক্ষা করা জরুরি।
রোগের লক্ষণ:
- রক্তচাপে অবিচ্ছিন্ন বৃদ্ধি - উচ্চ রক্তচাপ;
- নীচের পিঠে অস্বস্তি এবং ব্যথা;
- বিভিন্ন ডিগ্রী অ্যানিমিয়া, কখনও কখনও একটি সুপ্ত আকারে;
- হজম ব্যাধি, বমি বমি ভাব এবং ক্ষুধা হ্রাস;
- ক্লান্তি, তন্দ্রা এবং সাধারণ দুর্বলতা;
- অঙ্গ এবং মুখ ফোলা, বিশেষত দিনের শেষে;
- অনেক রোগী শুষ্ক ত্বক, চুলকানি এবং মুখ এবং শরীরের ফুসকুড়ি অভিযোগ করেন।
কিছু ক্ষেত্রে, লক্ষণগুলি ডায়াবেটিসের মতো হতে পারে, তাই রোগীরা তাদের দিকে মনোযোগ দেয় না। এটি লক্ষ করা উচিত যে সমস্ত ডায়াবেটিস রোগীদের পর্যায়ক্রমে বিশেষ স্ক্রিনিং করা উচিত যা তাদের প্রস্রাবে প্রোটিন এবং রক্তের উপস্থিতি দেখায়। এই সূচকগুলিও রেনাল ডিসঅফানশনের বিকাশের বৈশিষ্ট্যযুক্ত লক্ষণ, যা যত তাড়াতাড়ি সম্ভব রোগ নির্ধারণে সহায়তা করবে।
ডায়াবেটিক নেফ্রোপ্যাথির নির্ণয়
প্রাথমিক পর্যায়ে রোগটি সনাক্ত করা সময়মতো বিশেষজ্ঞের সাথে যোগাযোগ করতে সহায়তা করবে - একজন নেফ্রোলজিস্ট। পরীক্ষাগার অধ্যয়নের পাশাপাশি রোগীদের প্রস্রাব এবং রক্তের পরামিতি নির্ধারণে সহায়তা করে, আক্রান্ত অঙ্গটির টিস্যুগুলির বিশেষ যন্ত্র এবং মাইক্রোস্কোপিক অধ্যয়ন ব্যাপকভাবে ব্যবহৃত হয়। সঠিক নির্ণয়ের নিশ্চয়তা দেওয়ার জন্য, আপনাকে বেশ কয়েকটি প্রক্রিয়া চালাতে হতে পারে, যার বিভিন্নতা এবং যথাযথতা ডাক্তার দ্বারা নির্ধারিত হয়।
রোগ সনাক্ত করতে কী সাহায্য করবে:

- কিডনির আল্ট্রাসাউন্ড পরীক্ষা। একটি বেদনাদায়ক এবং খুব তথ্যমূলক পরীক্ষা। আল্ট্রাসাউন্ড অঙ্গগুলির বিকাশের সম্ভাব্য প্যাথলজগুলি দেখায়, রেনাল নালীর আকার, আকার এবং অবস্থার পরিবর্তন।
- কিডনির জাহাজগুলির ডপল্রোগ্রাফি। এটি পেটেন্সি নির্ধারণ এবং সম্ভাব্য প্যাথলজগুলি এবং প্রদাহজনক প্রক্রিয়াগুলি সনাক্ত করতে পরিচালিত হয়।
- কিডনি টিস্যু বায়োপসি। এটি স্থানীয় অ্যানেশেসিয়াতে পরিচালিত হয়, সম্ভাব্য প্যাথলজিগুলি সনাক্ত করতে ডেটা একটি মাইক্রোস্কোপের নীচে পরীক্ষা করা হয়।
ডায়াবেটিক নেফ্রোপ্যাথি চিকিত্সা
প্রধান ক্রিয়াকলাপগুলি রক্তে শর্করাকে সাধারণকরণ এবং শরীরের সাধারণ রক্ষণাবেক্ষণের উদ্দেশ্যে। ডায়াবেটিস মেলিটাসে প্রচুর বিপাকীয় প্রক্রিয়া সম্পূর্ণ ভিন্নভাবে ঘটে, যা দৃষ্টি প্রতিবন্ধকতা, ভাস্কুলার ক্ষতি এবং অন্যান্য বৈশিষ্ট্যযুক্ত সমস্যার দিকে পরিচালিত করে। রোগের প্রাথমিক পর্যায়ে, ডায়াবেটিসের জন্য ডায়েট এবং ক্ষতিপূরণ দিয়ে পরিস্থিতি সংশোধন করার আসল সুযোগ রয়েছে।
ডায়াবেটিক নেফ্রোপ্যাথির বিকাশের জন্য প্রতিরোধ ব্যবস্থা:

- রক্তচাপ স্থিতিশীলতা;
- চিনি স্তর নিয়ন্ত্রণ;
- লবণমুক্ত ও ডায়েট খাবার;
- রক্তের কোলেস্টেরল হ্রাস;
- খারাপ অভ্যাস অস্বীকার;
- সম্ভাব্য শারীরিক কার্যকলাপ;
- কিডনির কার্যকারিতা প্রভাবিত করে এমন ওষুধ সেবন করা অস্বীকার;
- নেফ্রোলজিস্টের নিয়মিত পরিদর্শন এবং পরীক্ষা করা।
যখন বৈশিষ্ট্যযুক্ত লক্ষণগুলি উপস্থিত হয়, প্রতিরোধমূলক ব্যবস্থা একা যথেষ্ট হবে না, তাই আপনার অবশ্যই উপযুক্ত ওষুধ সম্পর্কে আপনার ডাক্তারের সাথে পরামর্শ করা উচিত। এছাড়াও, থেরাপির কার্যকারিতা যাচাই করার জন্য প্রস্রাব এবং রক্তের পরিমাণগুলি পর্যবেক্ষণ করা প্রয়োজন।
Icationষধের মধ্যে রয়েছে:
- অ্যাঞ্জিওটেনসিন রূপান্তরকারী এনজাইম (এসিই) ইনহিবিটার গ্রহণ করা। এর মধ্যে এনালাপ্রিল, রামিপ্রিল এবং থ্রান্ডোলাপ্রিলের মতো ড্রাগ রয়েছে।
- অ্যাঞ্জিওটেনসিন (এআরএ) এর জন্য বিশেষ রিসেপ্টর বিরোধী। সর্বাধিক জনপ্রিয়গুলির মধ্যে: ইরবেসার্টন, ভালসার্টন, লসার্টন।
- কার্ডিওভাসকুলার সিস্টেম বজায় রাখতে, এজেন্টগুলি ব্যবহার করা হয় যা রক্তের রচনার লিপিড বর্ণালীকে স্বাভাবিক করে তোলে।
- কিডনিতে মারাত্মক ক্ষতি হওয়ার সাথে সাথে ডিটক্সাইফিং ওষুধ, সরবেন্টস এবং অ্যান্টি-অ্যাজোটেমিক এজেন্ট গ্রহণ করার পরামর্শ দেওয়া হয়।
- হিমোগ্লোবিনের মাত্রা বাড়াতে, বিশেষ ওষুধ ব্যবহার করা হয়, পাশাপাশি কিছু বিকল্প পদ্ধতিও ব্যবহার করা হয়। একটি প্রেসক্রিপশন ব্যবহার আপনার ডাক্তারের সাথে সম্মত হতে হবে।
- ডায়ুরিটিকস ফুফফুঁকির বিরুদ্ধে লড়াইয়ে পাশাপাশি তরল খাওয়ার পরিমাণ হ্রাস করতে সহায়তা করবে।
এই তহবিলগুলি সিস্টেমিক এবং ইন্ট্রাক্রানিয়াল হাইপারটেনশনকে স্বাভাবিক করে তোলে, নিম্ন রক্তচাপ এবং রোগের অগ্রগতিকে ধীর করে দেয়। যদি একা চিকিত্সা থেরাপি পর্যাপ্ত না হয় তবে কিডনি সহায়তার আরও মূল পদ্ধতিগুলির বিষয়টি বিবেচনা করা হচ্ছে।
দেরীতে চিকিত্সা
ইনসিপিয়েন্ট রেনাল ব্যর্থতার সাধারণ লক্ষণগুলি কেবল পরীক্ষাগার পরীক্ষাগুলিই নয়, রোগীর অবস্থারও অবনতি ঘটায়। ডায়াবেটিক নেফ্রোপ্যাথির শেষ পর্যায়ে কিডনির কার্যকারিতা অত্যন্ত দুর্বল, সুতরাং সমস্যার অন্যান্য সমাধানগুলি বিবেচনা করা দরকার।
মূল পদ্ধতিগুলি হ'ল:
- হেমোডায়ালাইসিস বা কৃত্রিম কিডনি। শরীর থেকে ক্ষয়কারী পণ্যগুলি অপসারণ করতে সহায়তা করে। পদ্ধতিটি প্রায় এক দিন পরে পুনরাবৃত্তি হয়, এই ধরনের সহায়ক থেরাপি রোগীকে দীর্ঘদিন ধরে এই রোগ নির্ণয়ের সাথে বেঁচে থাকতে সহায়তা করে।
- পেরিটোনিয়াল ডায়ালাইসিস। হার্ডওয়্যার হেমোডায়ালাইসিসের চেয়ে কিছুটা আলাদা নীতি। এই জাতীয় পদ্ধতিটি সামান্য কম প্রায়শই চালিত হয় (প্রায় প্রতি তিন থেকে পাঁচ দিনে) এবং পরিশীলিত মেডিকেল সরঞ্জামের প্রয়োজন হয় না।
- কিডনি প্রতিস্থাপন। রোগীর কাছে দাতার অঙ্গ প্রতিস্থাপন। দুর্ভাগ্যবশত, একটি কার্যকর অপারেশন এখনও আমাদের দেশে খুব বেশি সাধারণ হয়নি।
রোগের পরবর্তী পর্যায়ে রোগীদের ইনসুলিনের প্রয়োজন কম হয়। এটি রোগের অগ্রগতির একটি উদ্বেগজনক চিহ্ন। যে কারণে রক্তে শর্করার স্বাভাবিক মাত্রা বজায় রাখা খুব জরুরি। এই পর্যায়ে, এমনকি ইনসুলিন নির্ভর রোগীদের উপযুক্ত থেরাপিতে স্থানান্তরিত করা হয়।
ডায়াবেটিক নেফ্রোপ্যাথির জন্য নির্ণয়
ডায়াবেটিক নেফ্রোপ্যাথির প্রতিরোধ এবং চিকিত্সার জন্য বিশেষভাবে ডিজাইন করা ব্যবস্থা সত্ত্বেও, বেশিরভাগ ডায়াবেটিস রোগীরা এই অসুস্থতার গুরুতর পরিণতির মুখোমুখি হন। কিছু ক্ষেত্রে, রোগীর জীবন বাঁচানোর একমাত্র উপায় হ'ল দাতার কিডনি প্রতিস্থাপন করা। এই ধরনের ক্রিয়াকলাপগুলির বেশ কয়েকটি বৈশিষ্ট্য রয়েছে, একটি দীর্ঘ পুনর্বাসন সময় এবং একটি উচ্চ ব্যয়। তদতিরিক্ত, নেফ্রোপ্যাথির পুনঃ বিকাশের ঝুঁকি বেশ বেশি, তাই রোগটিকে উন্নত পর্যায়ে স্থানান্তর না করাই ভাল is
ডায়াবেটিক নেফ্রোপ্যাথি রোগীদের রোগ নির্ণয় বেশ অনুকূল। এই রোগটি খুব ধীরে ধীরে বিকাশ লাভ করে এবং আপনি যদি চিকিৎসকের পরামর্শ অনুসরণ করেন এবং রক্তে শর্করাকে নিয়ন্ত্রণ করেন, রোগীরা এমনকি এ জাতীয় সমস্যা সম্পর্কে সচেতন হতে পারবেন না।
ডায়াবেটিস মেলিটাসে নেফ্রোপ্যাথি প্রায়শই ঘটে, অন্যদিকে এই জাতীয় রোগবিজ্ঞানের কারণগুলির সঠিক নির্ধারণ কেউ জানেন না। এটি জানা যায় যে উচ্চ রক্তে শর্করার মাত্রা বৃদ্ধির সাথে সাথে রেনাল ব্যর্থতা আরও প্রায়শই বিকাশ লাভ করে এবং অতিরিক্ত উত্তেজক কারণগুলি এতে অবদান রাখে। মারাত্মক রেনাল ব্যর্থতা এবং মৃত্যুর ঝুঁকির বিকাশ বাদ দিতে মূত্রের পরামিতিগুলি পর্যবেক্ষণ করা, পাশাপাশি রক্তে শর্করাকে স্বাভাবিক করতে রক্ষণাবেক্ষণ থেরাপি ব্যবহার করা প্রয়োজন।