গর্ভাবস্থায় কোনও মহিলার চিনির মাত্রা বৃদ্ধির সাথে সাথে ভ্রূণ ডায়াবেটিক ফেটোপ্যাথি (ডিএফ) হওয়ার ঝুঁকি বেড়ে যায়। এই রোগটি এন্ডোক্রাইন এবং বিপাকীয় কর্মহীনতা দ্বারা চিহ্নিত, একটি পলিসিস্টেমিক ক্ষত।
ডায়াবেটিক ফেনোপ্যাথি কী?
ডিএফ হ'ল একটি জটিল লক্ষণ যা মায়ের প্রতিবন্ধী গ্লুকোজ সহনশীলতার সাথে ভ্রূণে বিকাশ লাভ করে। পদার্থ অবিচ্ছিন্নভাবে প্ল্যাসেন্টাল বাধার মধ্য দিয়ে প্রবেশ করে, বিকাশকারী জীবের জন্য এটির প্রয়োজনকে ছাড়িয়ে যায়।

ডিএফ হ'ল একটি জটিল লক্ষণ যা মায়ের প্রতিবন্ধী গ্লুকোজ সহনশীলতার সাথে ভ্রূণে বিকাশ লাভ করে।
গ্লুকোজ সহ কেটোনস এবং অ্যামিনো অ্যাসিডগুলি প্রবেশ করে। ইনসুলিন এবং গ্লুকাগন, যা অগ্ন্যাশয় হরমোনগুলি মায়ের কাছ থেকে স্থানান্তরিত হয় না। এগুলি কেবল 9-12 সপ্তাহে স্বাধীনভাবে বিকাশ করা শুরু হয়। এই পটভূমির বিপরীতে, প্রথম ত্রৈমাসিকের মধ্যে, প্রোটিন চিনিযুক্ত হয়, টিস্যুগুলির গঠনটি ফ্রি র্যাডিক্যালগুলি দ্বারা বিরক্ত হয়। অতিরিক্ত কেটোন দেহ উদীয়মান জীবকে বিষ দেয়।
এই প্রক্রিয়াগুলি হৃৎপিণ্ড, রক্তনালীগুলি, কিডনি এবং অন্যান্য অঙ্গগুলির অপূর্ণতা বাড়ে। ডায়াবেটিক ফেন্টোপ্যাথি ভ্রূণের কার্যকরী পরিবর্তন, বিভিন্ন সিস্টেমের ব্যত্যয় প্রকাশিত হয়। লক্ষণগুলির ক্লিনিকাল এবং পরীক্ষাগার জটিলগুলি আইসিডি -10 কোড দ্বারা মেডিসিনে শ্রেণিবদ্ধ করা হয়।
যখন তাদের নিজস্ব ইনসুলিন উত্পাদন শুরু হয়, বাচ্চার অগ্ন্যাশয় হাইপারট্রোফাইড হয়, ফলে ইনসুলিনের অতিরিক্ত পরিমাণে ঘটে। স্থূলত্ব এবং প্রতিবন্ধী লেসিথিন বিপাক বিকাশ ঘটে।
প্রসবের পরে, ভ্রূণ-ফোটোপ্যাথি হয় পুনরুদ্ধার করে বা অন্য একটি রোগে পরিণত হয় - নবজাতকের ডায়াবেটিস।
মূল কারণ
মায়ের নিম্নলিখিত শর্তগুলি ডিএফ-এর কারণ হয়ে উঠতে পারে:
- হাইপারগ্লাইসেমিয়া;
- লিপিড সংশ্লেষণ লঙ্ঘন;
- অতিরিক্ত মুক্ত মৌলিক;
- ketoacidosis;
- হাইপারিনসুলিনেমিয়া (উচ্চ গ্লুকোজ গ্রহণ);
- ওষুধের অত্যধিক মাত্রার কারণে গ্লুকোজের মাত্রায় একটি গুরুতর হ্রাস;
- angiopathy।
গর্ভবতী মহিলাদের গর্ভধারণের আগে ডায়াবেটিস নির্ধারিত রোগীদের পাশাপাশি ভ্রূণের ভ্রূণপ্যাথি ঘটে এবং সেইসাথে একটি প্রিডিয়াবেটিক অবস্থাও ঘটে। গর্ভধারণের 20 সপ্তাহ পরে, গর্ভকালীন ডায়াবেটিস মেলিটাস কখনও কখনও বিকাশ ঘটে, যার ফলস্বরূপ ডিএফও বিকাশ করতে পারে। মায়ের গ্লুকোজের বৃদ্ধি স্তরের সাথে, ভ্রূণের সূচকটিও বাড়বে।





লক্ষণ ও ভ্রূণচিকিত্সার লক্ষণ
ফেন্টোপ্যাথির সাথে, ভ্রূণের ইনসুলিন সেল হাইপারপ্লাজিয়া থাকে, যার কারণে ল্যাংগ্র্যানস দ্বীপগুলির হাইপারট্রফি অগ্ন্যাশয়ের মধ্যে বিকশিত হয়। রোগের অন্যান্য লক্ষণ:
- ফ্যাটি লিভার ডিজিজের বিকাশ;
- subcutaneous ফ্যাট অত্যধিক জমার;
- এই অঙ্গগুলির দুর্বল বিকাশ সহ কিডনি, যকৃত এবং অ্যাড্রিনাল গ্রন্থিগুলির বৃদ্ধি;
- রেনাল টিউবুলের এপিথেলিয়াল টিস্যুতে গ্লাইকোজেন গ্রানুলস গঠন;
- একধরণের ডায়াবেটিক মাইক্রোঞ্জিওপ্যাথি হিসাবে ছোট ছোট জাহাজের দেয়াল পরিবর্তন করে।
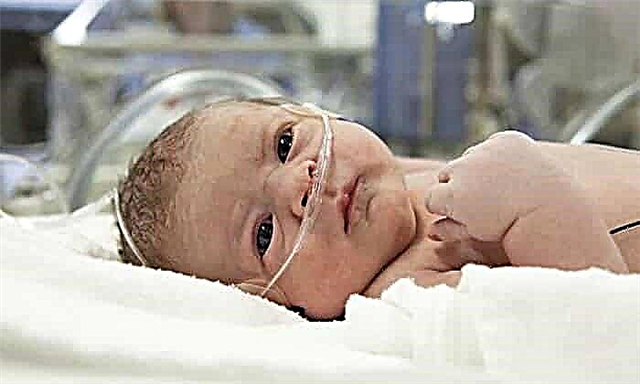
ডিএফ সহ নবজাতকের ক্ষেত্রে, সাধারণ হাইপারট্রফি লক্ষ্য করা যায়, শরীরের অনুপাত লঙ্ঘিত হয় (পেটের আয়তন মাথার আকারের 2 সপ্তাহ আগে থাকে, প্রায়শই কাঁধের কব্জির চেয়ে মাথার পরিধি অনেক ছোট থাকে)। রোগবিজ্ঞানের বৈশিষ্ট্যযুক্ত লক্ষণ:
- ওজন 4 কেজি ছাড়িয়েছে;
- লালচে-সায়ানোটিক ত্বকের স্বর;
- petechiae উপস্থিতি;
- প্রচুর পরিমাণে পনিরের মতো লুব্রিক্যান্ট;
- চামড়া এবং চোখের পাতার কুঁচকিতে;
- উঁচু হিমোগ্লোবিন স্তর;
- সন্তানের জন্মের পরে শ্বাস প্রশ্বাস বাধা;
- অকাল প্রসব;
- নরম টিস্যু এবং ত্বক ফুলে যায়, ফলস্বরূপ মুখটি অদ্ভুত বলে মনে হয়।
নবজাতকের একটি বিঘ্নিত ঘুমের ধরণ রয়েছে, উত্তেজনা বৃদ্ধি পেয়েছে, তিনি ভালভাবে স্তন্যপান করেন না।




প্রয়োজনীয় ডায়াগনস্টিক্স
ভ্রূণে ভ্রূণপ্যাথি সনাক্তকরণের প্রধান পদ্ধতি হ'ল একটি আল্ট্রাসাউন্ড স্ক্যান, যা সর্বশেষ এবং দ্বিতীয় ত্রৈমাসিকের মধ্যে গত 3 মাসে একবার, 2 বা 3 বার করা হয়। মায়ের ডায়াবেটিসের ক্ষেত্রে, 30 বা 32 সপ্তাহ পরে সাপ্তাহিক রোগ নির্ণয় করা হয়।
অধ্যয়নের সময়, ডাক্তার একটি ম্যাক্রোসোমিয়া প্রকাশ করে, যা শরীরের অনুপাতের লঙ্ঘন করে। ডিএফের জন্য, নিম্নলিখিত সূচকগুলি বৈশিষ্ট্যযুক্ত:
- মাথার ডাবল কনট্যুর;
- মাথার খুলির অঞ্চলে একটি প্রতিধ্বনি-নেতিবাচক অঞ্চল সনাক্ত করা হয়;
- দ্বৈত দেহের কনট্যুর (কারণটি ফুঁকফুঁকির কারণে বা অতিরিক্ত ফ্যাটি টিস্যু বিকাশ হতে পারে);
- polyhydramnios।
অন্যান্য অনেকগুলি স্টাডিজ রোগ নির্ণয়ের বিষয়টি নিশ্চিত করতে ব্যবহৃত হয়:
- সন্তানের বায়োফিজিকাল অবস্থার মূল্যায়ন। দেড় ঘণ্টারও বেশি সময় ধরে, লোকোমোটর ক্রিয়াকলাপ, শ্বসন এবং ভ্রূণের হার্ট রেট রেকর্ড করা হয়। মস্তিষ্কের আকারগত উন্নতি মূল্যায়ন করা হয় development
- কার্যকরী পরীক্ষা সহ কার্ডিওটোকোগ্রাফি। হার্ট রেট বিভিন্ন অবস্থার অধীনে মূল্যায়ন করা হয়।
- স্নায়ুতন্ত্রের কার্যকারিতা মূল্যায়ন করতে ডপপ্লেরোমেট্রি। হৃৎপিণ্ডের পেশীগুলির সংকোচনের সংখ্যা, বাম ভেন্ট্রিকল থেকে রক্তের নির্গমন এবং সময়, নাভীরের রক্ত প্রবাহের বেগের অনুপাত, সিস্টোলিক-ডায়াস্টোলিক অনুপাত অধ্যয়ন করা হয়।
রক্ত এবং মূত্র পরীক্ষার জন্য বায়োকেমিক্যাল চিহ্নিতকারীগুলি প্লাসেন্টার বিপাকীয় এবং অন্তঃস্রাবের ব্যাধিগুলি সনাক্ত করতে পরীক্ষা করা হয়।



ডায়াবেটিক ভ্রূণপ্যাথি কীভাবে চিকিত্সা করবেন?
মায়ের মধ্যে ডায়াবেটিসের প্রকাশগুলি দূর করার লক্ষ্যে ফেটোপ্যাথির চিকিত্সা করা। থেরাপি কার্যকর হওয়ার জন্য, একজন মহিলাকে নিয়মিত তার রক্তের গ্লুকোজ এবং রক্তচাপ পর্যবেক্ষণ করতে হবে।
প্রসবকালীন চিকিত্সা
পুরো গর্ভাবস্থায়, মায়ের গ্লাইসেমিক নিয়ন্ত্রণ চালানো হয়, ইনসুলিন থেরাপি করা হয় (প্রয়োজনে সংশোধন করা হয়)। প্রতি 3 বা 4 ঘন্টা অন্তর রক্তের গ্লুকোজ পরীক্ষা করা হয়।
ক্যালোরি সীমাবদ্ধতার সাথে ডায়েট অনুসরণ করা প্রয়োজন, বিপাককে স্বাভাবিক করার জন্য ভিটামিন গ্রহণ করা বাধ্যতামূলক।
জন্ম
ডাক্তার প্রসবের সর্বোত্তম সময় নির্ধারণ করে। যদি গর্ভাবস্থা জটিলতা ছাড়াই পাস হয় তবে এই সময়কাল 37 সপ্তাহ। মা বা সন্তানের স্বাস্থ্যের জন্য হুমকির ক্ষেত্রে, 36 সপ্তাহের আগে প্রসবের প্রয়োজনীয়তার বিষয়ে সিদ্ধান্ত নেওয়া হয়।
শ্রমের সময়, গ্লাইসেমিয়ার স্তর নিয়ন্ত্রণ করা হয়। যদি মহিলার গ্লুকোজ স্তর খুব কম হয় তবে সে শক্তি হারাতে থাকে (জরায়ুর দেয়াল হ্রাস করার জন্য প্রচুর পরিমাণে পদার্থের প্রয়োজন হয়), মায়ের শক্তির অভাবজনিত প্রসব জটিল। প্রসবের পরে হাইপোগ্লাইসেমিক কোমা হওয়ার ঝুঁকি থাকে।
নিম্নলিখিত ব্যবস্থা গ্রহণ করা হয়:
- কেটোসিডোসিস প্রতিরোধের জন্য একটি সোডা সমাধানের প্রবর্তন;
- হাইপোগ্লাইসেমিয়ার লক্ষণগুলি দ্রুত কার্বোহাইড্রেট দ্বারা বন্ধ করা হয় (গ্লুকোজ দ্রবণের সাথে মিষ্টি জল বা একটি ড্রপার গ্রহণ);
- খিঁচুনি সহ, হাইড্রোকোর্টিসন ব্যবহার করা হয়;
- বিপাকীয় প্রক্রিয়াগুলি উন্নত করতে ভিটামিন সমাধান ব্যবহার করা হয়।

ভ্রোপ্যাথির উপস্থিতিতে, সার্জিকাল ডেলিভারি নিয়ে প্রায়শই সিদ্ধান্ত নেওয়া হয়।
ভ্রোপ্যাথির উপস্থিতিতে, সার্জিকাল ডেলিভারি নিয়ে প্রায়শই সিদ্ধান্ত নেওয়া হয়। প্রাকৃতিক জন্মের সম্ভাবনা তাদের সময়কালের উপর নির্ভর করে। যদি তারা 8 ঘন্টাের বেশি স্থায়ী হয় তবে সিজারিয়ান বিভাগটি অবলম্বন করুন।
প্রসবোত্তর কারসাজি
প্রসব এবং অতিরিক্ত ইনসুলিনের পরে পূর্ববর্তী খণ্ডে গ্লুকোজ গ্রহণের হঠাৎ বন্ধ হওয়ার কারণে নবজাতকের মধ্যে হাইপোগ্লাইসেমিয়া বিকাশ হতে পারে। পেশী স্বন হ্রাস, চাপ এবং শরীরের তাপমাত্রা হ্রাস, এবং শ্বাসযন্ত্রের গ্রেপ্তারের ঝুঁকি বৃদ্ধি পায়। জটিলতা প্রতিরোধের জন্য, গ্লুকোজ দ্রবণটি সন্তানের জন্ম দেওয়ার পরে আধ ঘন্টা পরে দেওয়া হয়। শ্বাসের অভাবে, হার্ডওয়্যার বায়ুচলাচল ব্যবহৃত হয়। ফুসফুস সোজা করার জন্য, একটি সার্ফ্যাক্ট্যান্ট শিশুর কাছে পরিচালিত হতে পারে। এটি একটি বিশেষ পদার্থ যা আপনার শিশুকে তার প্রথম শ্বাস নিতে সহায়তা করে।
জন্মের পরের প্রথম দিনগুলিতে প্রসূতি বিশেষজ্ঞ সাবধানতার সাথে ডিএফ-এর লক্ষণ সহ শিশুর শ্বাস প্রশ্বাস নিরীক্ষণ করেন। ক্যালসিয়াম এবং ম্যাগনেসিয়াম, গ্লাইসেমিয়া, ইউরিনালাইসিস এবং ইলেক্ট্রোকার্ডোগ্রাফির জন্য একটি জৈব রাসায়নিক রক্ত পরীক্ষা করা প্রয়োজন।
প্রতি 2 ঘন্টা, বুকের দুধ খাওয়ানো হয় ঘন ঘন খাওয়ানো গ্লুকোজ এবং ইনসুলিনের ভারসাম্য পূরণ করে।
স্নায়বিক সমস্যাগুলি দূর করতে, ক্যালসিয়াম এবং ম্যাগনেসিয়ামযুক্ত সমাধান ব্যবহার করা হয়। প্রতিবন্ধী লিভারের কার্যক্ষেত্রের ক্ষেত্রে, UV এর সাথে ডোজড ইরেডিয়েশন নির্ধারিত হয়।



এর পরিণতি কী?
ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের ভবিষ্যতে এই রোগ হওয়ার ঝুঁকি বেশি থাকে। এন্ডোক্রিনোলজিস্টরা লক্ষ করেছেন যে প্যাথলজির সম্ভাবনা জেনেটিক কারণগুলির উপর নির্ভর করে, ভ্রোপ্যাথির ইতিহাসের চেয়ে বেশি। এই জাতীয় শিশুরা লিপিড বিপাক এবং স্থূলত্বের প্রতিবন্ধী হয়ে থাকে, কিছু ক্ষেত্রে ভাস্কুলার এবং স্নায়ুতন্ত্রের ব্যাধি রয়েছে, মস্তিষ্কের কর্মহীনতা। এই পরিবর্তনগুলি সময়োপযোগী থেরাপিউটিক ব্যবস্থা সহ ন্যূনতম।
নবজাতকের ভ্রূণপ্যাথির লক্ষণগুলি ক্রমশ দূষিত হওয়া এবং জটিলতার অভাবে অদৃশ্য হয়ে যায়। 2-3 মাস পরে, এইরকম একটি শিশুকে স্বাস্থ্যকর থেকে আলাদা করা কঠিন is
অনির্ধারিত প্যাথলজির ফলাফল এবং প্রাগনোসিস
গর্ভাবস্থায় প্রয়োজনীয় চিকিত্সামূলক ব্যবস্থা এবং মহিলার অবস্থার যত্ন সহকারে পর্যবেক্ষণের অভাবে, এই রোগটি বিপজ্জনক জটিলতার কারণ হতে পারে:
- নবজাতক ডায়াবেটিস মেলিটাস (দ্বিতীয় ধরণের ডায়াবেটিসে উন্নত হতে পারে);
- টিস্যু হাইপোক্সিয়া;
- hypocalcemia;
- দু: খ সিন্ড্রোম;
- হাইপোগ্লাইসিমিয়া;
- মানসিক এবং মানসিক ব্যাধি (হাইপোমাজনেসিয়ার কারণে);
- cardiomyopathy;
- হাইপারবিলিরুবিনেমিয়ার
- পেরিনিটাল অ্যাসিফিক্সিয়া;
- polycythemia;
- রেনাল শিরা থ্রোম্বোসিস;
- ক্ষণস্থায়ী টাকাইপিনিয়া।
সনাক্ত করা প্যাথলজি নবজাতকের মৃত্যুর কারণ হতে পারে।
উপস্থিত চিকিত্সকের নির্দেশের সাপেক্ষে, বেশিরভাগ ক্ষেত্রে রোগ নির্ণয়টি শিশু এবং মায়ের পক্ষে অনুকূল is শিশুর জীবনের প্রথম সপ্তাহগুলিতে প্যাথলজির লক্ষণগুলি পর্যায়ক্রমে পর্যবেক্ষণ করা হয়।
নিবারণ
গর্ভাবস্থার পরিকল্পনা করার সময়, গ্লুকোজ বিপাক সংক্রান্ত সমস্যাগুলি পরীক্ষা করা প্রয়োজন। ডায়াবেটিস মেলিটাসে, গর্ভধারণের বেশ কয়েক মাস আগে স্থিতিশীল ক্ষতিপূরণ অর্জন এবং সন্তানের গর্ভকালীন সময়ে স্বাভাবিক হার বজায় রাখার পরামর্শ দেওয়া হয়। ডায়েটের সাথে খাপ খাওয়ানো, ইনসুলিনের নির্ধারিত ডোজটি কঠোরভাবে পালন করা প্রয়োজন।
জটিলতা এড়াতে তত্ত্বাবধানকারী চিকিত্সকের পরামর্শগুলি অনুসরণ করা এবং সময় মতো নির্ধারিত রোগ নির্ণয় করা প্রয়োজন।