দীর্ঘকাল ধরে, ডায়াবেটিস ছিল উচ্চ অসুস্থতা এবং মায়েদের মৃত্যুর কারণ, পাশাপাশি পেরিনাল মৃত্যুর কারণ। ইনসুলিন আবিষ্কার না হওয়া পর্যন্ত (১৯২১ সালে) মহিলারা খুব কমই প্রজনন বয়সে বেঁচে ছিলেন এবং তাদের মধ্যে মাত্র ৫% গর্ভবতী হতে পারে।
গর্ভাবস্থার ক্ষেত্রে, চিকিত্সকরা প্রায়শই তাকে গর্ভপাতের পরামর্শ দিয়েছিলেন, কারণ তিনি মহিলার জীবনের জন্য একটি বড় হুমকি হয়েছিলেন। বর্তমানে, রোগ নিয়ন্ত্রণ অনেক উন্নত এবং মাতৃমৃত্যুতে উল্লেখযোগ্য হ্রাস পেয়েছে।
তবে একই সময়ে, ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের মধ্যে জন্মগত ত্রুটিগুলি 2 থেকে 15% ক্ষেত্রে দেখা দেয়। এই জাতীয় নবজাতকগুলিতে হতাশার সাথে জড়িত পেরিনাল মৃত্যুর সমস্ত ক্ষেত্রে 30 থেকে 50% অবধি ঘটে।
টাইপ 1 ডায়াবেটিসের ভবিষ্যত মায়েদের নবজাতকের মধ্যে জন্মগতভাবে এবং মৃত্যুর সম্ভাবনা 5 গুণ বেশি। তদুপরি, এই জাতীয় মহিলাদের মধ্যে উপস্থিত হওয়া শিশুদের মধ্যে শিশু মৃত্যুর হার তিনগুণ বেশি, এবং 15 বছর বয়সে নবজাতক।
প্রথম ধরণের ডায়াবেটিস মেলিটাসযুক্ত মায়েদের বাচ্চাদের সিজারিয়ান বিভাগ ব্যবহার করে জন্মগ্রহণ হওয়ার সম্ভাবনা তিনগুণ বেশি থাকে, তাদের জন্মের চোট দ্বিগুণ হয় এবং নিবিড় যত্নের জন্য 4 গুণ বেশি প্রয়োজন হয়।
ডায়াবেটিক ফেনোপ্যাথি কী?
ডায়াবেটিক ভ্রোপ্যাথি হ'ল গর্ভের সন্তানের অবস্থা এবং ডায়াবেটিস আক্রান্ত মহিলার কাছে জন্মগ্রহণ করা, যা ভ্রূণের বিকাশে নির্দিষ্ট অস্বাভাবিকতা দেখা দেয়। এগুলি প্রথম ত্রৈমাসিকের পরে শুরু হয় যদি মায়ের ডায়াবেটিস সুপ্ত হয় বা খারাপভাবে ক্ষতিপূরণ হয়।
গর্ভাবস্থাকালেও ভ্রূণের অবস্থা নির্ণয় করা হয়, অ্যামনিয়োটিক তরল লেসিথিন এবং স্ফিংমোমিলিন অনুপাতের জন্য পরীক্ষা করা হয়, একটি ফোম পরীক্ষা করা হয়, সংস্কৃতি বিশ্লেষণ এবং গ্রাম দাগ। অ্যাবাগার স্কেলে নবজাতককে রেট দেওয়া হয়।
ডায়াবেটিসে আক্রান্ত মায়েদের জন্মগ্রহণকারী শিশুদের নিম্নলিখিত বৈশিষ্ট্যগত পরিবর্তন হতে পারে:
- শ্বাসযন্ত্রের ব্যাধি;
- হাইপোগ্লাইসিমিয়া;
- বিশালতা বা অপুষ্টি;
- hypocalcemia;
- hypomagnesemia;
- পলিসিথেমিয়া এবং হাইপারবিলিরুবিনেমিয়া;
- জন্মগত ত্রুটি
হাইপারিনসুলিনেমিয়ার কারণে করটিসোলের ক্রিয়নের অধীনে ফুসফুসের পরিপক্কতার উদ্দীপনা অবরুদ্ধ হওয়ার কারণে ডায়াবেটিসে আক্রান্ত মহিলাদের থেকে ফুসফুস টিস্যু গঠনে বিলম্ব হয়।
নবজাতকের 4% ফুসফুসের অস্বাভাবিকতা রয়েছে, 1% হাইপারট্রফিক কার্ডিওমায়োপ্যাথি, পলিসিথেমিয়া এবং নবজাতকের ক্ষণস্থায়ী টাকাইপেনিয়া বিকাশ করে।
পেডারসনের হাইপোথিসিস অনুসারে, ডায়াবেটিক ফেটোপ্যাথি, দৈত্যবাদ এবং হাইপোগ্লাইসেমিয়া নিম্নলিখিত নীতি অনুসারে বিকাশ লাভ করে: "ভ্রূণের হাইপারিনসুলিনিজম - মাতৃ হাইপারগ্লাইসেমিয়া"। বেশিরভাগ ক্ষেত্রে, গর্ভাবস্থার প্রথম তিন মাসে মায়ের রক্তে গ্লুকোজ ঘনত্বের দুর্বল নিয়ন্ত্রণের কারণে বাচ্চার মধ্যে ত্রুটি দেখা দেয়।
কোনও মহিলার যদি টাইপ 1 ডায়াবেটিস থাকে তবে তার ভ্রূণের জন্মগত অস্বাভাবিকতা রোধ করার জন্য তাকে ধারণামূলক গ্লাইসেমিক নিয়ন্ত্রণ করতে হবে এবং সাবধানতার সাথে তার গর্ভাবস্থার পরিকল্পনা করতে হবে।
একটি মহিলার হাইপারগ্লাইসেমিয়া
গর্ভাবস্থায় দেরীতে মহিলার হাইপারগ্লাইসেমিয়া প্রচুর ওজন, ডাইলেক্ট্রোলাইট ডিজঅর্ডার এবং কার্ডিওমেগালি সহ সন্তানের জন্ম দিতে পারে।
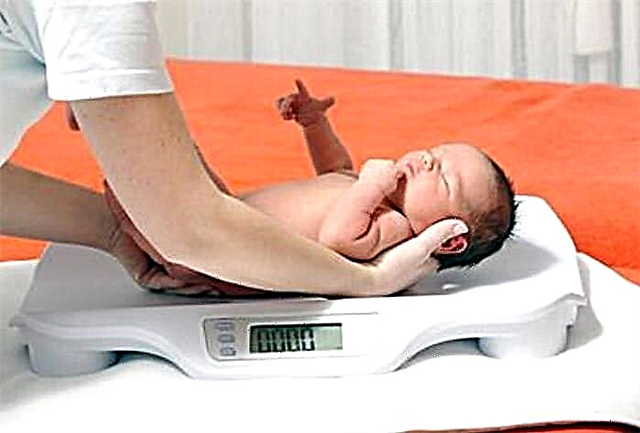
সন্তানের উচ্চতা বা দেহের ওজন গর্ভকালীন বয়সের তুলনায় 90 সেন্টিমিটিরও বেশি বিচ্যুত হলে ম্যাক্রোসোমি (দৈত্যবাদ) নির্ণয় করা হয়। ম্যাক্রোসোমিয়া দেখা যায় 26% ডায়াবেটিসে আক্রান্ত মহিলাদের মধ্যে জন্মগ্রহণকারী শিশুদের মধ্যে এবং 10% ক্ষেত্রে সাধারণ গ্রুপ থেকে প্রাপ্ত শিশুদের মধ্যে।
ভ্রূণের দেহের ওজন ও নবজাতকের বৃহত ওজনের কারণে, ভ্রূণের কাঁধের ডাইস্টোপিয়া, অ্যাসিফিক্সিয়া, হাড়ের ভাঙ্গন এবং প্রসবের সময় ব্র্যাচিয়াল প্লেক্সাসের আঘাতের মতো পেরিনিটাল জটিলতার ঝুঁকি বেড়ে যায়।
হাইগোগ্লাইসেমিয়া হওয়ার সম্ভাবনার জন্য দানবীয় সমস্ত শিশুদের অবশ্যই পরীক্ষা করা উচিত। এটি বিশেষত গুরুত্বপূর্ণ যখন কোনও মহিলা প্রসবের সময় প্রচুর পরিমাণে গ্লুকোজ দ্রবণ পান।
যদি নবজাতকের শিশুর দেহের ওজন এবং উচ্চতা তাদের গর্ভকালীন বয়সের তুলনায় 10 সেন্টিমিটারের চেয়ে কম সূচক থাকে তবে তারা অন্তঃসত্ত্বা বৃদ্ধির প্রতিবন্ধকতা সম্পর্কে বলে।
অধিকন্তু, গর্ভকালীন বয়সের পিছনে দুটি বা আরও বেশি সপ্তাহ পিছনে মরফফোনালিয়াল পরিপক্কতা। ডায়াবেটিসে আক্রান্ত মহিলাদের 20% শিশু এবং বাকী জনসংখ্যার 10% বাচ্চাদের মধ্যে অন্তঃসত্ত্বীয় বৃদ্ধি হ্রাস দেখা যায়। এটি মায়ের গুরুতর রেনোভাসকুলার জটিলতার ঘটনার কারণে ঘটে।
ভ্রূণের জীবনের প্রথম ঘন্টাগুলিতে হাইপোগ্লাইসেমিয়া সর্বদা সংঘটিত হয়। এটি পেশীর হাইপোটেনশনের বৈশিষ্ট্যযুক্ত, ক্রমবর্ধমান প্রস্তুতি, আন্দোলন, সুস্থ চোষা, দুর্বল কান্নার দ্বারা চিহ্নিত।
মূলত, এই জাতীয় হাইপোগ্লাইসেমিয়ার কোনও ক্লিনিকাল প্রকাশ নেই। এই অবস্থার অধ্যবসায় একটি শিশুর জীবনের প্রথম সপ্তাহে ঘটে।
হাইপারোগুলিসেমিজমের ফলস্বরূপ নবজাতকের হাইপোগ্লাইসেমিয়ার বিকাশ শুরু হয়। এটি মায়ের রক্তে চিনির বৃদ্ধি বর্ধনের প্রতিক্রিয়া হিসাবে সন্তানের অগ্ন্যাশয় বিটা কোষগুলির হাইপারপ্লাজিয়ার সাথে যুক্ত। যখন নাভিটি লিগেট থাকে, তখন মায়ের কাছ থেকে চিনির গ্রহণ হঠাৎ বন্ধ হয়ে যায়, এবং ইনসুলিনের উত্পাদন প্রচুর পরিমাণে অব্যাহত থাকে, যার ফলে হাইপোগ্লাইসেমিয়া হয়। এই অবস্থার বিকাশে একটি অতিরিক্ত ভূমিকা পেরিনিটাল স্ট্রেস দ্বারাও বাজানো হয়, যেখানে ক্যাটোলমিনগুলির স্তর বৃদ্ধি পায়।
প্রথম পদক্ষেপ
ডায়াবেটিক ভ্রূণপথীর ভ্রূণের জন্মের পরে প্রথম অংশগুলিতে নিম্নলিখিত পদক্ষেপগুলির প্রয়োজন:
- রক্তে গ্লুকোজ একটি সাধারণ ঘনত্ব বজায় রাখা।
- 36.5 থেকে 37.5 ডিগ্রি থেকে নবজাতকের শরীরের তাপমাত্রা বজায় রাখা।
যদি রক্তে শর্করার পরিমাণ 2 মিলিমিটার / লিটারেরও কম হয়, তবে আপনাকে এমন অবস্থায় গ্লুকোজ ইনজেকশন খাওয়াতে হবে যেখানে বাচ্চাকে খাওয়ানোর পরে গ্লাইসেমিয়ার মাত্রা বৃদ্ধি না পায় বা হাইপোগ্লাইসেমিয়ার ক্লিনিকাল প্রকাশ ঘটে।
রক্তে শর্করার পরিমাণ যদি ১.১ মিমি / লিটারের নিচে নেমে যায়, তবে অবশ্যই এটি অবশ্যই 2.5% মিমোল / লিটারে আনার জন্য আপনার অবশ্যই 10% গ্লুকোজ দ্রবণটি ইনজেক্ট করতে হবে। এই লক্ষ্য অর্জনের জন্য, 10% গ্লুকোজের ডোজ 2 মিলি / কেজি পরিমাণে গণনা করা হয় এবং 5 থেকে 10 মিনিটের জন্য পরিচালিত হয়। Euglycemia বজায় রাখতে, 10% গ্লুকোজ দ্রবণের একটি একক বলাস ড্রিপ প্রতি মিনিটে 6-7 মিলিগ্রাম / কেজি তীব্রতার সাথে বাহিত হয়। Euglycemia অর্জনের পরে প্রশাসনের হার প্রতি মিনিটে 2 মিলিগ্রাম / কেজি হওয়া উচিত।
যদি স্তরটি বারো ঘন্টার মধ্যে স্বাভাবিক হয়ে যায় তবে অবশ্যই প্রতি মিনিটে 1-2 মিলিগ্রাম / কেজি হারে আধান অব্যাহত রাখতে হবে।
গ্লুকোজ ঘনত্বের সংশোধন প্রবেশের পুষ্টির পটভূমির বিরুদ্ধে বাহিত হয়।
শ্বাস প্রশ্বাসের সহায়তার জন্য, অক্সিজেন থেরাপির বিভিন্ন পদ্ধতি ব্যবহার করা হয়, যা 90% এরও বেশি শ্বেত রক্ত প্রবাহে অক্সিজেন স্যাচুরেশনের স্তর বজায় রাখতে দেয়। গর্ভধারণের 34 সপ্তাহেরও বেশি আগে জন্মগ্রহণকারী শিশুদের জন্য, সার্ফ্যাক্ট্যান্ট প্রস্তুতিগুলি এন্ডোট্র্যাসিয়ালি পরিচালিত হয়।
কার্ডিওভাসকুলার জটিলতাগুলি অন্য শিশুদের ক্ষেত্রে একই রকম প্যাথলজির মতোই চিকিত্সা করা হয়। যদি বাম ভেন্ট্রিকলের আউটলেট ট্র্যাক্টের বাধা সহ ছোট ইজেকশন সিনড্রোম থাকে তবে প্রোপ্রানলল (বিটা-ব্লকার গ্রুপের একটি ড্রাগ) নির্ধারিত হয়। এর প্রভাবগুলি ডোজ নির্ভর:
- প্রতি মিনিটে 0.5 থেকে 4 μg / কেজি পর্যন্ত - ডোপামাইন রিসেপ্টর, ভাসোডিলেশন (সেরিব্রাল, করোনারি, মেসেনট্রিক), রেনাল শিরাগুলির প্রসার এবং মোট পেরিফেরিয়াল ভাস্কুলার প্রতিরোধের হ্রাসের জন্য।
- 5-10 এমসিজি / প্রতি কেজি প্রতি মিনিট - নোরপাইনাইফ্রিনের মুক্তি বাড়ায় (বি 1 এবং বি 2 অ্যাড্রেনার্জিক রিসেপ্টরগুলির উত্তেজনার কারণে), কার্ডিয়াক আউটপুট এবং কার্ডিয়াক আউটপুটকে উদ্দীপিত করে।
- প্রতি মিনিটে 10-15 এমসিজি / কেজি - ভাসোকোনস্ট্রিকশন এবং টাকাইকার্ডিয়া (বি 1-অ্যাড্রিনোরসেপ্টরের উত্তেজনার কারণে) সৃষ্টি করে।
প্রোপ্রানলল বি-অ্যাড্রেনেরজিক রিসেপ্টরগুলির একটি অ-নির্বাচিত ব্লকার এবং প্রতিদিন মুখে 0.25 মিলিগ্রাম / কেজি একটি ডোজ খাওয়ানো হয়। প্রয়োজনে ভবিষ্যতে, ডোজ বাড়ানো যেতে পারে, তবে প্রতি ছয় ঘন্টা 3.5 মিলিগ্রাম / কেজির বেশি নয়। শিরায় ধীর প্রশাসনের জন্য (10 মিনিটের মধ্যে), প্রতি 6 ঘন্টা 0.01 মিলিগ্রাম / কেজি একটি ডোজ ব্যবহার করা হয়।
যদি মায়োকার্ডিয়ামের ক্রিয়ামূলক ক্রিয়াকলাপ হ্রাস না করা হয় এবং বাম ভেন্ট্রিকলের আউটলেট ট্র্যাক্টের বাধা পরিলক্ষিত হয় না, তবে ইনোট্রপিক ড্রাগগুলি নবজাতকের ক্ষেত্রে ব্যবহৃত হয়:
- ডোপামিন (ইন্ট্রপিন)
- dobutrex (dobutamine)।
ডোপামিন অ্যাড্রেনেরজিক এবং ডোপামিন রিসেপ্টরগুলিকে উদ্দীপিত করে এবং ডুবুটামিন তার বিপরীতে ডেল্টা রিসেপ্টরগুলিকে সক্রিয় করে না এবং তাই পেরিফেরিয়াল রক্ত প্রবাহকে প্রভাবিত করে না।
হেমোডাইনামিক্সে এই ওষুধগুলির প্রভাব ডোজ নির্ভর। নবজাতকের ওজনের উপর নির্ভর করে এবং বিভিন্ন গর্ভকালীন বয়সকে বিবেচনায় নিয়ে ইনোট্রপিক ড্রাগগুলির ডোজ সঠিকভাবে গণনা করতে, বিশেষ সারণী ব্যবহার করা হয়।
বৈদ্যুতিন ব্যালেন্সে ব্যাঘাতের সংশোধন।
প্রথমত, আপনাকে রক্তে ম্যাগনেসিয়াম সামগ্রীটি স্বাভাবিক করতে হবে। এটি করতে, প্রতি কেজি ওজনে 0.2 মিলি হারে ম্যাগনেসিয়াম সালফেটের 25% দ্রবণ প্রবেশ করুন।
হাইপোক্যালসেমিয়া খুব কমই নিজেকে চিকিত্সা হিসাবে উদ্ভাসিত করে এবং শরীরের ওজন প্রতি কেজি 2 মিলি পরিমাণে ক্যালসিয়াম গ্লুকোনেটের একটি 10% দ্রবণ দিয়ে এটি সংশোধন করা হয়। ড্রাগটি 5 মিনিটের মধ্যে ড্রিপ বা প্রবাহের মধ্যে পরিচালিত হয়।
জন্ডিস নিরাময়ে ফোটোথেরাপি ব্যবহার করা হয়।